Caso 1. Mujer de 51 años, fumadora que acude a urgencias con cuadro de isquemia aguda de MMII bilateral. A la exploración física ausencia de pulsos en ambos MMII. Se solicita arteriografía de MMII con carácter urgente.
Fig. 1. Aortoarteriografía y arteriografía de MMII (A-D). Vasoespasmo de todo el eje arterial de ambos MMII. Parecen las arterias de un cerdito más que las de un humano.
La paciente fue reinterrogada en varias ocasiones y al final confesó alto consumo de cocaína durante una fiesta acontecida 2 meses antes. Se pautó tratamiento con ciclo de PGs ev, y HBPM a dosis terapéuticas recuperando la paciente pulsos distales. Casos como éste se describen en la literatura. Resulta llamativo que los efectos del vasoespasmo sobre las arterias de MMII se produzcan meses después del consumo de coca. Este fenómeno parece estar en relación con la disfunción endotelial que la cocaína produce. Otros posibles vasos dañados pueden ser los cerebrales, las coronarias…Se trata de una rara causa de isquemia aguda en paciente joven que debe ser tenida en cuenta ante paciente sin causa que lo justifique y al que no consigamos arrancar el testimonio del consumo de drogas.
SUGERENCIAS DE LECTURA:
1.- Mazzone A, Giani L, Faggioli P, Pichini S, Pacifici R. Cocaine-related peripheral vascular occlusive disease treated with iloprost in addition to anticoagulants and antibiotics. Clin Toxicol (Phila). 2007;45:65-6.
2.- Collins CG, Seoighe D, Ireland A, Bouchier-Hayes D, McGrath F. Cocaine-associated lower limb ischemia. Vascular. 2008;16:297-9.
3.- Seinturier C, Pichot O, Blaise S, Imbert B, Carpentier P. [Sub acute ischemia of a lower limb in a patient with juvenile peripheral arterial disease and arterial cocaine toxicity]. J Mal Vasc. 2006;31:76-8.
OSTEOCONDROMA Y LESIÓN VASCULAR
El osteocondroma representa la lesión pseudotumoral más frecuente del hueso. La característica radiológica patognomónica de este tumor es la continuidad cortical y medular de las lesiones con el hueso del que surgen. Pueden ser solitarios ó múltiples. Entre las complicaciones más frecuentes se encuentra la presencia de deformidad ósea, fracturas, compromiso vascular y neurológico, formación de bursa y malignización. El diagnóstico puede ser realizado con una radiografía, aunque otros métodos de imagen como la ecografía, la TC y la RM pueden ser de utilidad en casos dudosos, ante la aparición de sintomatología o en localizaciones poco habituales. El compromiso vascular se puede producir por desplazamiento de vasos (arterias y venas), estenosis, oclusión y formación de pseudoaneurismas, siendo éstos últimos más frecuentes a nivel de rodilla, involucrando a la arteria poplítea ó presentarse como trombosis arterial, como el caso mostrado. Se ha descrito su presentación como síndrome del opérculo torácico en el caso de lesiones costales. En el módulo de Sds. Compresivos Periféricos te comento un caso de SOT por callo aberrante de fractura costal, la fisopatología es similar.
El conocimiento del espectro de hallazgos radiológicos permite realizar un correcto diagnóstico que ayude a dirigir el manejo del paciente hacia una terapeútica correcta.
Fig. 1. Rx lateral de rodilla: Lesión ósea exofítica (flecha) dependiente de la tibia correspondiente a un osteocondroma epifisario.
Fig. 2. AngioTC de MMII. Corte axial. Desplazamiento posterior de arteria poplítea izquierda (círculos).
Fig. 3. AngioTC. Corte sagital. Proyección de máxima intensidad (MIP). Trombosis de arteria poplítea (flecha) con recanalización distal.
Fig. 4. AngioTC. Corte coronal. MIP. Vena safena interna (flecha) apta para by pass “in situ”.
Vamos a pensar un poco. Varón, 67 años, obeso, hipertenso y dislipémico, acude a urgencias por dolor, frialdad e impotencia funcional de miembro inferior izquierdo de 24 horas de evolución. En anamnesis cuenta dolor crónico intermitente en rodilla izquierda de larga evolución. Una antigua placa simple de rodilla muestra un osteocondroma. Presenta pulso femoral con ausencia de poplíteo y distal. En MID la exploración arterial es normal. Se solicita angioTC de miembros inferiores que muestra trombosis de arteria poplítea adyacente al osteocondroma. Se opta por revascularización con injerto fémoropoplíteo autólogo de vena safena “in situ” evitando la tunelización anatómica. Hasta el momento actual, tras 3 años de seguimiento con Eco-doppler el by pass sigue permeable con Índice tobillo-brazo 0,9, no objetivando lesión sobre vena poplítea.
¿ Qué hubiera ocurrido si de entrada le hacemos al paciente una arteriografía y obviamos la anamnesis ya que es un paciente con múltiples factores de riesgo cardiovascular?. Aunque seguro tendréis la respuesta… tanto si hubiéramos realizado una recanalización endovascular como si hubiéramos realizado un by pass fémoropoplíteo con tunelización anatómica el resultado hubiera sido, antes o despúes un completo fracaso. En la literatura se describen casos de oclusión de by pass por osteocondroma. Cualquier día encontraremos la fractura del stent, de momento cruzando los términos “popliteal stent fracture” AND “osteochondroma” no hallo nada.
LECTURAS SUGERIDAS:
1.- Murphey MD, Choi JJ, Kransdorf MJ, Flemming DJ, Gannon FH. Imaging of osteochondroma: variants and complications with radiologic-pathologic correlation. Radiographics. 2000;20:1407-34.
2.- Turan Ilica A, Yasar E, Tuba Sanal H, Duran C, Guvenc I. Sciatic nerve compression due to femoral neck osteochondroma: MDCT and MR findings. Clin Rheumatol. 2008;27:403-4.
3.- Gruber-Szydło K, Poręba R, Belowska-Bień K, Derkacz A, Badowski R, Andrzejak R, et al. Popliteal artery thrombosis secondary to a tibial osteochondroma. Vasa. 2011;40:251-5.
4.- Mahmoodi SM, Bahirwani RK, Abdull-Gaffar BA, Habib IF. Intrabursal vein abrasion and thrombosis. An unusual complication of femoral osteochondroma. Saudi Med J. 2009;30:1604-6.
5.- Raherinantenaina F, Rakoto-Ratsimba HN, Rajaonanahary TM. Management of extremity arterial pseudoaneurysms associated with osteochondromas. Vascular. 2016;24:628-637.
6.- Khan I, West CA Jr, Sangster GP, Heldmann M, Doucet L, Olmedo M. Multiple hereditary exostoses as a rare nonatherosclerotic etiology of chronic lower extremity ischemia. J Vasc Surg. 2010;51:1003-5.
7.- O’Brien PJ, Ramasunder S, Cox MW. Venous thoracic outlet syndrome secondary to first rib osteochondroma in a pediatric patient. J Vasc Surg. 2011;53:811-3.
TROMBOEMBOLISMO EN SILLA DE MONTAR
Una embolia poco frecuente*
El alojamiento de émbolos en la bifurcación aórtica conocido como “aortic saddle embolus” es poco frecuente pudiendo extenderse o no coágulo a las arterias ilíacas. Puede ser causa de Síndrome de cauda equina (SCE). Aunque habitualmente éste se produce por compresión de las raíces nerviosas lumbosacras, puede ser debido también a patología aórtica (aneurismas, disección, tromboembolismo en silla de montar).
El Síndrome de cauda equina isquémico puede ser el primer síntoma de en¬fermedad aórtica desconocida. Un SCE rápidamente evolutivo en paciente sin antecedentes de patología compresiva debe hacer sospechar isquemia.
El pronóstico de este cuadro embólico es devastador si no se instaura un tratamiento precoz, debido a la instauración de un déficit neurológico permanente y su elevada morbilidad. Si bien el “período dorado” de 6 horas descrito para el resto de embolias periféricas no parece tan decisivo cuando el émbolo se localiza en cono aórtico.
El tratamiento endovascular con stent recubierto se desaconseja, sobre todo si hay afectación del territorio femoral, por la necesidad de preservar la permeabilidad de los vasos lumbares. El abordaje directo de la aorta con aortotomía y trombectomía quirúrgica ó la embolectomía femoral dependiendo de la condición del paciente, así como la instauración de una fibrinólisis con posterior angioplastia+stent de la lesión subyacente constituyen las distintas alternativas terapeúticas.
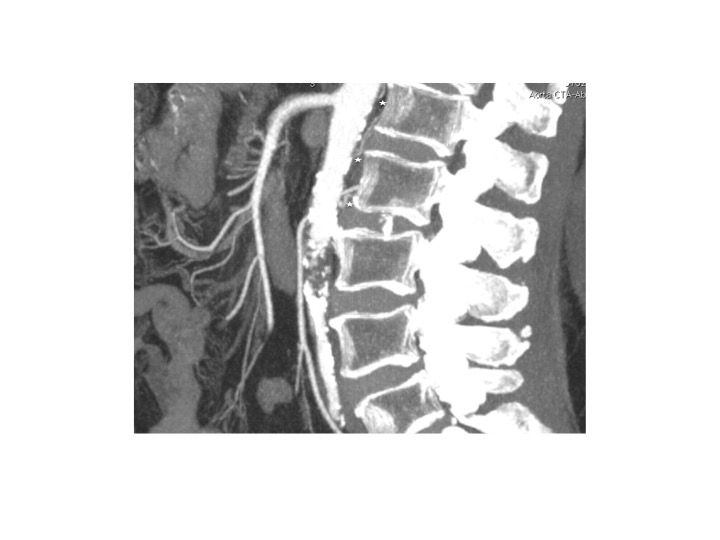
Caso 1. Varón de 81 años que acude al Servicio de Urgencias con dolor agudo localizado en región sacra, dolor punzante intenso en la pierna izquierda, paraplejia, y falta de control de esfínteres (incontinencia urinaria previa). Durante su estancia en observación FA paroxística no conocida. A la exploración física: ausencia de pulsos distales con disminución de la temperatura de ambos pies, relleno capilar enlentecido, ausencia de dolor de reposo. Se realizó con carácter urgente embolectomía femoral bilateral y anticoagulación precoz con heparina a altas dosis y posterior introducción del Sintrom® con adecuado resultado funcional, normalizándose los síntomas de radiculopatía isquémica en pocos días tras el tratamiento. Ésta que te muestro es la imagen del TC urgente que se le solicitó al paciente.
Fig. 1 (A-B). TC aorta abdominal y de MMII. (A) Tromboembolia en silla de montar en bifurcación aórtica con extensión a ilíaca derecha (B).

Fig. 2. Reconstrucción MIP del mismo TC. Plano sagital. Podemos ver las arterias lumbares proximales al émbolo permeables pero no las que salen a la altura del mismo ni las distales.
SUGERENCIAS DE LECTURA:
1.- Busuttil RW, Keehn G, Milliken J, Paredero VM, Baker JD, Machleder HI, et al. Aortic saddle embolus. A twenty-year experience. Ann Surg. 1983;197:698-706.
2.- Yap J, Chua YL, Wong A. An Heart Asia. unusual presentation of aortic saddle embolus. 2014;6:10.
3.- Cowan KN, Lawlor DK. Sudden onset of paraplegia from acute aortic occlusion: a review of 2 cases and their unique presentation. Am J Emerg Med. 2006;24:479-81.